A Dermatite Associada à Incontinência (DAI) é uma inflamação da pele resultante do seu contato prolongado com a urina e/ou fezes, geralmente limitada à área perianal e glútea, coxas, genitália externa e áreas suprapúbicas. Essas lesões são superficiais, difusas, de margens irregulares e não há presença de necrose seca, porém, pode apresentar esfacelo. Tal dano é caracterizado por hiperemia, edema, ardor, prurido, dor e escoriações, e pode ser acometido por infecções oportunistas (ZULKOWSKI, 2013; PATHER et al., 2017).
Entende-se que a área de períneo na mulher é a pele entre a vulva e o ânus, sendo, nos homens, a pele entre a bolsa escrotal e o ânus. A dimensão da área afetada varia, podendo abranger as regiões de períneo, grandes lábios, bolsa escrotal, glúteos, face interna anterior e posterior das coxas, e as regiões suprapúbica e infraumbilical.
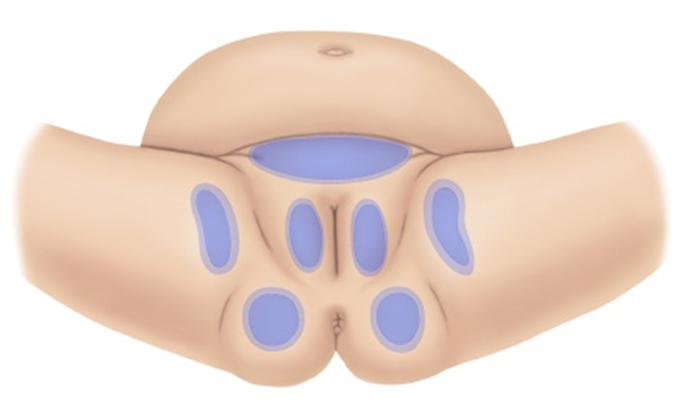
Intrínsecos
Extremos de idade, alteração no nível de consciência, oxigenação, mobilidade reduzida, sensibilidade, estado nutricional, estado imunológico, morbidades e comorbidades.
Nota: Pacientes com quadro de diarreia, ou seja, apresentando 4 episódios de evacuações líquidas em 24 horas, devem ser considerados com risco para desenvolver dermatite.
Extrínsecos
Exposição à incontinência, umidade e fricção, frequência e qualidade nas higienizações, antibioticoterapia, nutrição enteral e parenteral.
A avaliação
região acometida pela Dermatite Associada à Incontinência, embora não varie conforme faixa etária, exige expertise para avaliação das lesões mediante a variação da cor da pele. Em indivíduos com pele clara, a DAI caracteriza-se inicialmente como eritema, que pode variar de rosa a vermelho. Os pacientes com tons de pele pardos ou mais escuros podem não apresentar variação da cor da pele, logo, dificulta a visualização e diferenciação da região atingida pela DAI. As margens que delimitam essa área de erosão são difíceis de ser demarcadas e podem ser irregulares. A pele pode ser mais pálida ou mais escura, roxa, vermelha escura ou amarela (Figura 1) (BEECKMAN et al., 2015; BEECKMAN, 2017).
Prevenção
A prevenção inicia-se a partir da inspeção, limpeza da pele e aplicação de protetores para prevenção, sendo indispensável identificar a fonte da umidade para eliminação da causa.
A frequência e a qualidade da higienização também contribuem para dano tecidual. Poucas trocas diárias expõem o paciente a umidade excessiva, várias trocas de fralda com excesso de força (fricção), e uso de produtos alcalinos para limpeza, podem levar ao dano mecânico e químico da pele.
A higienização ideal deve ser realizada da seguinte forma:
- Utilizar água morna;
- Utilizar sabonete neutro;
- Utilizar superfície macia para limpar e secar a pele (p. ex. algodão);
- Limpar suavemente a pele, sem friccionar;
- Na presença de pacientes com eliminações vesico-intestinais em fralda, utilizar a pomada de prevenção de assadura padronizada na instituição;
- A troca da fralda deve ser realizada a troca a cada 3 horas, ou antes, na presença de eliminações fisiológicas.
Notas: 1 – Na presença da dermatite, realizar a higiene com água em temperatura ambiente;
2 – Não aplicar pomadas em excesso, pois proporcionará mais umidade no local.
Prevenção
- Limpar com água morna e sabonete neutro;
- Utilizar superfície macia para limpar, sem friccionar;
- Secar suavemente a pele;
- Aplicar pomada de prevenção de assaduras padronizada na instituição;
Realizar a troca da fralda e a higiene íntima a cada 3 horas, ou antes, se apresentar eliminações vesicointestinais.
Na presença de diarreia e/ou crianças de 0 a 5 anos com antibioticoterapia
- Limpar com água morna e sabonete neutro;
- Utilizar superfície macia para limpar, sem friccionar;
- Secar suavemente a pele;
Aplicar creme barreira a cada troca de fralda Realizar a troca da fralda e a higiene íntima a cada 3 horas, ou antes, se apresentar eliminações vesicointestinais.
Nota: Pacientes com diarreia: a equipe de enfermagem deve comunicar a equipe de nutrição e equipe médica para introdução de medicamentos e modificações de dieta.
Tratamento
Hiperemia (sem rompimento dérmico)
| Limpar com água em temperatura ambiente e sabonete neutro;Utilizar superfície macia para limpar sem friccionar;Secar suavemente a pele;Aplicar 01 jato de protetor cutâneo após o banho, nas regiões hiperemiadas, ou seja, 1x/dia;Entre as trocas, deve-se aplicar pomada de prevenção de assaduras padronizada na instituição; Intensificar trocas de fraldas a cada 2 horas, ou antes. Na presença de fezes, a troca deve ser realizada de forma imediata;Na persistência da hiperemia após 48 horas, solicitar avaliação da Estomaterapia. |
Rompimento dérmico / erosão da pele
| Limpar com água em temperatura ambiente e sabonete neutro;Utilizar superfície macia para limpar sem friccionar;Secar suavemente a pele;Aplicar Stomahesive® pó com auxílio de gazes, removendo o excesso;Intensificar trocas de fraldas a cada 2 horas, ou antes. Na presença de fezes, a troca deve ser realizada de forma imediata;Na utilização do Stomahesive® pó não é necessário uma remoção completa do produto, pois a pele deve ser limpa sem fricção (esfregar); Na persistência do rompimento dérmico após 48 horas, solicitar avaliação da Estomaterapia. |
Hiperemia e Pústulas
| Solicitar avaliação médica e/ou da Estomaterapia, pois a DAI pode estar relacionada à alguma infecção na pele. |
TRATAMENTO DE LASER

| DMC | |
| Tipo de Laser | InGaAIP – GaAIAs |
| Comprimento da Onda | 660nm – 808nm |
| Modo de operação | Contínuo |
| Grau de Periculosidade: | Classe III – Equipamentos Terapêuticos |
| Dermatite | 0,5J à 2J |
Intervalo e período de aplicação
Laser
A periodicidade da aplicação será determinada pelo médico ou enfermeiro estomaterapeuta, a partir da primeira avaliação do paciente, podendo iniciar com 3 aplicações por semana.
DMC. Manual do usuário: Therapy EC. Rev.1. São Carlos, ago/2015.
Nota: Em casos de uso de pomadas antifúngica ou corticoide, evitar aplicação em excesso para não fornecer mais umidade à pele e piorar a dermatite.
“Instrumento de Avaliação dos Fatores de Risco para o Desenvolvimento da DAI – Perineal Assessment Tool” ___09 3 2 1 Intensidade do irritante: Tipo e consistência do irritante Fezes líquidas com ou sem urina Fezes amolecidas/ pastosas com ou sem urina Fezes e/ou Urina formadas Duração do irritante: Tempo de exposição da pele ao irritante Troca de lençol ou fralda ao menos a cada 2 horas Troca de lençol ou fralda ao menos a cada 4 horas Troca de lençol ou fralda ao menos a cada 8 horas Condição da pele Perineal: Integridade da pele Desnudada/ com erosão, com ou sem dermatite Eritema/ dermatite com ou sem candidíase Íntegra e sem alteração de coloração Fatores contribuintes (diarreia): Albumina sérica baixa, uso de antibióticos, cateteres de alimentação ou infecção por Clostridium difficile e outros Três ou mais fatores contribuintes Dois fatores contribuintes Nenhum ou um fator contribuinte Fonte: BRANDÃO et al., 2018.
Referências Bibliográficas
DOMANSKY, R.C., BORGES, E.L. Manual para Prevenção de Lesões de Pele: Recomendações Baseadas em Evidências. 1. Ed. Rio de Janeiro: Rubio, 2012. 270p.
CUNHA, C.V. et al. Artigo de revisão – Dermatite associada à incontinência em idosos: caracterização, prevenção e tratamento. Revista Estima, Brasília, 2015.
FERNANDES, J.D., MACHADO, M.C.R., OLIVEIRA, Z.N.P. Fisiopatologia da dermatite da área das fraldas: parte I. Anais Brasileiros de Dermatologia, Rio de Janeiro, nov./dec.2008.
FERNANDES, J.D., MACHADO, M.C.R., OLIVEIRA, Z.N.P. Quadro clínico e tratamento da dermatite da área das fraldas: parte II. Anais Brasileiros de Dermatologia, Rio de Janeiro, jan./fev.2009.
ABAGGE, K.T. Dermatite de fraldas e lenços umedecidos. Consenso de cuidados com a pele do recém-nascido. Sociedade Brasileira de Pediatria.
ROCHA, N., MANUELA, S. Dermatite das fraldas. Nascer e Crescer, Porto, 2004.
STREHLOW, B.R., FORTES, V.L.F., AMARANTE, M.V. Dermatite associada à incontinência em idosos hospitalizados: conhecimento autorreferido de enfermeiros. Fundamental Care Online, Rio de Janeiro, jul./set.2018.

